Рак на грло на матка
| Ве молиме, обрнете внимание на ова важно предупредување во врска со темите од областа на медицината (здравјето). |
Ракот на грло на матка е рак со потекло од грлото на матката - цервиксот.[1] Настанува како резултат на абнормален раст на клетките кои добиваат способност да се шират и да инвадираат други делови од телото.[2] Раните стадиуми се обично асимптоматски. Подоцна се јавуваат симптоми како абнормално вагинално крварење, карлична болка или болка за време на полов однос.[1] Иако крварењето за време на полов однос може да биде вообичаена појава, во одредени случаи може да биде и знак за постоење на рак на цервикс.[3]
| Рак на грло на матка | |
|---|---|
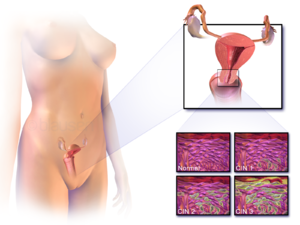 | |
| Местоположба на рак на грло на матка и пример на нормални и абнормални клекти | |
| Специјалност | Онкологија |
Се смета дека инфекција со Хуман папилома вирус (ХПВ) е вклучена во развојот на повеќе од 90% од случаите на цервикален рак;[4][5] сепак голем број од жените кои имаат ХПВ инфекција не развиваат ваков тип на рак.[6][7] Другите ризични фактори вклучуваат пушење, ослабен имунитет, орална контрацепција, започнување со полов однос во рана возраст и поголем број на сексуални партнери.[1][8] Ракот на грлото на матката обично се развива од претходни преканцерозни лезии во временски период од 10 до 20 години.[6] Постојат неколку типови на рак на цервикс. Околу 90% се од типот на сквамозен карцином, 10% од типот на аденокарцином и помал број отпаѓа на други типови.[8] Дијагнозата се поставува вообичаено со скрининг процедури и биопсија. Имиџинг методи се користат за одредување на проширеноста на ракот.[1]
ХПВ вакцината дава заштита од два до седум високоризични типови на оваа фамилија вируси и може да превенира и до 90% од сите случаи на цервикален рак.[9][10][11] Но поради тоа што сè уште постои ризик препорачано е да се продолжи со постојани ПАП тестови.[10] Други мерки на превенција вклучуваат: сексуални односи со помал број на партнери и задолжителна употреба на презервативи.[12] Скринингот со ПАП тест може да ги идентификува преканцерозните промени кои правилно лекувани го превенираат развојот на цервикален рак.[13] Лекувањето на цервикален рак се состои од комбинација на хируршки методи, хемотерапија и радиотерапија.[1] Стапката на пет годишно преживување во САД е 68%.[14] Исходот најчесто зависи од стадиумот во кој ракот се наоѓа во моментот на негово откривање.[8]
На глобално ниво, ракот на грлото на матката е на четврто место на најчест тип на рак и на најчеста причина за смрт од рак кај жените.[6] Во 2012 биле проценети 528,000 случаи на цервикален рак и 266,000 случаи на смрт од цервикален рак.[6] Ова претставува околу 8% од вкупните случаи на рак и случаи на смрт од рак.[15] Приближно 70% од сите случаи се јавуваат во земји во развој.[6] Во неразвиените држави е најчестата причина за смрт од рак,[13] а во развиени земји, распространетата програма за скрининг значајно ја редуцира инциденцата на појава.[16] Најпознатата клеточна линија што се користи во медицинските истражувања позната како ХеЛа е добиена од клетките на цервикалниот рак на Хенриета Лакс.[17]
Симптоми
уредиРаните стадиуми од развојот на рак на грло на матка може да бидат асимптоматски.[4][16] Вагинално крварење, контактно крварење (најчесто крварење после полов однос), или поретко вагинална туморозна маса може да индицира постоење на малигнитет. Исто така симптомите вклучуваат и лесна болка за време на полов однос и вагинален исцедок. Во напредна фаза на болеста голема е веројатноста на присутни метастази најчесто во абдомен и бели дробови.
Симптоми кои се јавуваат во напредна фаза се: губење на апетит, намалување на телесната тежина, замор, карлична болка, болка во нозете, отекување на нозете, обилно вагинално крварење, коскени фрактури, и ретко протекување на урина или фецес од вагината.[18]
Причинители
уредиИнфекција со одредени високо - ризични типови на Хуман папилома вирус (ХПВ) е најголемиот ризичен фактор за појава на карцином на цервикс, а на второ место е пушење.[19] Секако дека не се познати сите причинители, а исто така постојат и други фактои кои го зголемуваат ризикот и придонесуваат кон развојот на болеста.[20]
Хуман папилома вирус
уредиХуман папилома вирус тип 16 и тип 18 се причина за околу 75% од сите случаи на рак на цервикс на глобално ниво, а тип 31 и тип 45 за други 10%.[21]
Со зголемен ризик се жени кои имале поголем број на сексуални партнери (или имале партенр кој претходно имал поголем број на сексуални партнери).[22][23]
Познати се 150-200 типови на ХПВ,[24][25] од кои 15 се класифицирани како високо - ризични (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73, and 82), 3 како типови со среден ризик (26, 53, and 66), и 12 како ниско - ризични (6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 81, and CP6108).[26]
Генитални брадавици - кондиломи, кои претставуваат форма на доброќудна лезија (тумор) од епителни клетки, се исто така причинети од инфекција во одредени типови на ХПВ, кои обично не се поврзани со развојот на цервикален канцер. Честа е појавата да постои истовремена инфекција со повеќе различни типови на ХПВ.
Генерално се смета дека за да постои рак на грлото на матката е потребно да постои и инфекција со ХПВ.[27]
Пушење
уредиПушењето цигари го зголемува ризикот за развој на цервикален рак. Кај жените кои се активни пушачи со ХПВ инфекција инциденцата за инвазивен канцер е поголема за 2 до 3 пати во однос на непушачите. Пасивното пушење е исто поврзано со зголемен ризик но во помал степен.[28]
Постојат директни и индиректни начини со кои пушењето го зголемува ризикот од развој на цервикален канцер.[29][30][31] Директно влијае така што пушењето само по себе носи зголемен ризик за добивање на ЦИН3 (Цервикална интраепителијална неоплазија), промена со висок потенцијал за прогресија во цервикален канцер.[29] Кога ЦИН3 промена доведува до канцер, најголем дел од ваквите случаи се асоцирани и со присуство и инфекција со ХПВ, но тоа не е секогаш случај па затоа овде пушењето може да се смета како непосредна причина за негов развој.[31] Долгогодишно пушење и поголем број на испушени цигари дневно даваат поголем ризик во однос на краткотрајно и повремено пушење на цигари.[32] Индиректно пушењето влијае така што го помага развојот и одржувањето на ХПВ инфекцијата,[30] а уште повеќе ако кај жената веќе постои инфекција со ХПВ таа има значајно поголем ризик за добивање на цервикален канцер благодарение на пушењето цигари.[32]
Орална контрацепција
уредиДолготрајно земање на орални контрацептивни лекови е поврзано со зголемен ризик за цервикален канцер. Жени кои користеле ваков тип на контрацепција во период од 5 до 9 години имаат околу 3 пати повисока инциденца на инвазивен канцер, а оние кои користеле 10 години и подолго имаат околу 4 пати повисок ризик.[28]
Бременост
уредиПоголем број на бремености исто така како фактор придонесува во развојот на цервикален канцер и тоа меѓу ХПВ - инфицираните жени оние кои имале седум или повеќе износени бремености имаат 4 пати поголем ризик во споредба со жените кои немале ниту една, а 2 до 3 пати поголем ризик во споредба со жените кои имале една или две износени бремености.[28]
Наводи
уреди- ↑ 1,0 1,1 1,2 1,3 1,4 „Cervical Cancer Treatment (PDQ®)“. NCI. 2014-03-14. Посетено на 24 June 2014.
- ↑ „Defining Cancer“. National Cancer Institute. Посетено на 10 June 2014.
- ↑ Tarney, CM; Han, J (2014). „Postcoital bleeding: a review on etiology, diagnosis, and management“. Obstetrics and gynecology international. 2014: 192087. PMID 25045355.
- ↑ 4,0 4,1 Kumar V, Abbas AK, Fausto N, Mitchell RN (2007). Robbins Basic Pathology ((8th ). изд.). Saunders Elsevier. стр. 718–721. ISBN 978-1-4160-2973-1.CS1-одржување: повеќе имиња: список на автори (link)
- ↑ Kufe, Donald (2009). Holland-Frei cancer medicine (8. изд.). New York: McGraw-Hill Medical. стр. 1299. ISBN 9781607950141.
- ↑ 6,0 6,1 6,2 6,3 6,4 World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 5.12. ISBN 9283204298.
- ↑ Dunne, EF; Park, IU (Dec 2013). „HPV and HPV-associated diseases“. Infectious disease clinics of North America. 27 (4): 765–78. doi:10.1016/j.idc.2013.09.001. PMID 24275269.
- ↑ 8,0 8,1 8,2 „Cervical Cancer Treatment (PDQ®)“. National Cancer Institute. 2014-03-14. Посетено на 25 June 2014.
- ↑ „FDA approves Gardasil 9 for prevention of certain cancers caused by five additional types of HPV“. U.S. Food and Drug Administration. 10 December 2014. Посетено на 8 March 2015.
- ↑ 10,0 10,1 „Human Papillomavirus (HPV) Vaccines“. National Cancer Institute. 2011-12-29. Посетено на 25 June 2014.
- ↑ Tran, NP; Hung, CF; Roden, R; Wu, TC (2014). „Control of HPV infection and related cancer through vaccination“. Recent results in cancer research. Fortschritte der Krebsforschung. Progres dans les recherches sur le cancer. 193: 149–71. doi:10.1007/978-3-642-38965-8_9. PMID 24008298.
- ↑ „Cervical Cancer Prevention (PDQ®)“. National Cancer Institute. 2014-02-27. Посетено на 25 June 2014.
- ↑ 13,0 13,1 World Health Organization (February 2014). „Fact sheet No. 297: Cancer“. Посетено на 2014-06-24.
- ↑ „SEER Stat Fact Sheets: Cervix Uteri Cancer“. NCI. Посетено на 18 June 2014.
- ↑ World Cancer Report 2014. World Health Organization. 2014. стр. Chapter 1.1. ISBN 9283204298.
- ↑ 16,0 16,1 Canavan TP, Doshi NR (2000). „Cervical cancer“. Am Fam Physician. 61 (5): 1369–76. PMID 10735343. Архивирано од изворникот на 2005-02-06. Посетено на 2015-05-29.
- ↑ Jr, Charles E. Carraher (2014). Carraher's polymer chemistry (Ninth edition.. изд.). Boca Raton: Taylor & Francis. стр. 385. ISBN 9781466552036.
- ↑ Nanda, Rita (2006-06-09). „Cervical cancer“. MedlinePlus Medical Encyclopedia. National Institutes of Health. Посетено на 2007-12-02.
- ↑ Gadducci A, Barsotti C, Cosio S, Domenici L, Riccardo Genazzani A (2011). „Smoking habit, immune suppression, oral contraceptive use, and hormone replacement therapy use and cervical carcinogenesis: A review of the literature“. Gynecological Endocrinology. 27 (8): 597–604. doi:10.3109/09513590.2011.558953. PMID 21438669.CS1-одржување: повеќе имиња: список на автори (link)
- ↑ Stuart Campbell; Ash Monga (2006). Gynaecology by Ten Teachers (18. изд.). Hodder Education. ISBN 0-340-81662-7.
- ↑ Dillman, edited by Robert K. Oldham, Robert O. (2009). Principles of cancer biotherapy (5. изд.). Dordrecht: Springer. стр. 149. ISBN 9789048122899.CS1-одржување: излишен текст: список на автори (link)
- ↑ „What Causes Cancer of the Cervix?“. American Cancer Society. 2006-11-30. Архивирано од изворникот 2007-10-13. Посетено на 2007-12-02.
- ↑ Marrazzo JM, Koutsky LA, Kiviat NB, Kuypers JM, Stine K (2001). „Papanicolaou test screening and prevalence of genital human papillomavirus among women who have sex with women“. Am J Public Health. 91 (6): 947–52. doi:10.2105/AJPH.91.6.947. PMC 1446473. PMID 11392939.CS1-одржување: повеќе имиња: список на автори (link)
- ↑ „HPV Type-Detect“. Medical Diagnostic Laboratories. 2007-10-30. Архивирано од изворникот на 2007-09-27. Посетено на 2007-12-02.
- ↑ Gottlieb, Nicole (2002-04-24). „A Primer on HPV“. Benchmarks. National Cancer Institute. Архивирано од изворникот на 2007-10-26. Посетено на 2007-12-02.
- ↑ Muñoz N, Bosch FX, de Sanjosé S, Herrero R, Castellsagué X, Shah KV, Snijders PJ, Meijer CJ (2003). „Epidemiologic classification of human papillomavirus types associated with cervical cancer“. N. Engl. J. M. 348 (6): 518–27. doi:10.1056/NEJMoa021641. PMID 12571259.CS1-одржување: повеќе имиња: список на автори (link)
- ↑ Snijders PJ, Steenbergen RD, Heideman DA, Meijer CJ (2006). „HPV-mediated cervical carcinogenesis: concepts and clinical implications“. J. Pathol. 208 (2): 152–64. doi:10.1002/path.1866. PMID 16362994.CS1-одржување: повеќе имиња: список на автори (link)
- ↑ 28,0 28,1 28,2 Грешка во наводот: Погрешна ознака
<ref>; нема зададено текст за наводите по имеNIHNCIHPV2015. - ↑ 29,0 29,1 Грешка во наводот: Погрешна ознака
<ref>; нема зададено текст за наводите по имеLuhnWalker2013. - ↑ 30,0 30,1 Грешка во наводот: Погрешна ознака
<ref>; нема зададено текст за наводите по имеGadducciBarsotti2011. - ↑ 31,0 31,1 Agorastos T, Miliaras D, Lambropoulos AF, Chrisafi S, Kotsis A, Manthos A, Bontis J (2005). „Detection and typing of human papillomavirus DNA in uterine cervices with coexistent grade I and grade III intraepithelial neoplasia: biologic progression or independent lesions?“. European Journal of Obstetrics & Gynecology and Reproductive Biology. 121 (1): 99–103. doi:10.1016/j.ejogrb.2004.11.024. ISSN 0301-2115. PMID 15949888.CS1-одржување: повеќе имиња: список на автори (link)
- ↑ 32,0 32,1 Jensen KE, Schmiedel S, Frederiksen K, Norrild B, Iftner T, Kjær SK (2012). „Risk for cervical intraepithelial neoplasia grade 3 or worse in relation to smoking among women with persistent human papillomavirus infection“. Cancer Epidemiology, Biomarkers & Prevention: a Publication of the American Association for Cancer Research, Cosponsored by the American Society of Preventive Oncology. 21 (11): 1949–55. doi:10.1158/1055-9965.EPI-12-0663. PMC 3970163. PMID 23019238.CS1-одржување: повеќе имиња: список на автори (link)
Надворешни врски
уреди| Класификација | |
|---|---|
| Надворешни извори |